Où en est-on des essais de sécurité cardiovasculaire des traitements anti-hyperglycémiants ?
Suite à des interrogations sur un éventuel risque CV de certains médicaments anti-hyperglycémiants, la FDA et l’EMA ont exigé la réalisation d’au moins une étude d’innocuité CV pour tout nouveau traitement anti-hyperglycémiant mis sur le marché. Plusieurs études ont montré un effet neutre sur le risque CV. Il s’agit des études menées avec trois inhibiteurs des DPP4, de deux études menées avec des analogues du GLP1 et de deux études menées avec des analogues de longue durée de l’insuline, ORIGIN (insuline glargine) et DEVOTE (insuline degludec).
Certaines ont même mis en évidence une baisse des événements CV, elles concernent des analogues du GLP1 et trois études avec des gliflozines, EMPA-REG OUTCOME (empagliflozine), CANVAS (canagliflozine) et DECLARE-TIMI 58 (dapagliflozine), avec même une réduction de la mortalité CV dans LEADER et dans EMPA-REG OUTCOME.
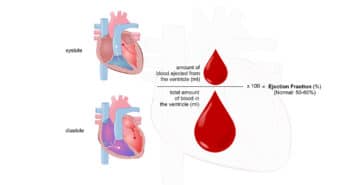
Enfin, deux études avec un SGLT2i ont démontré leur efficacité sur la morbi-mortalité CV des patients avec une insuffisance cardiaque à fraction d’éjection réduite, avec des résultats chez les patients diabétiques similaires à ceux des patients non diabétiques.