Un choc électrique interne inapproprié
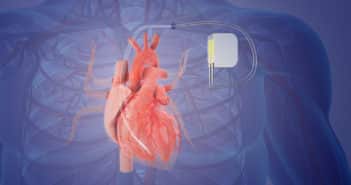
Voici le cas d’une patiente de 79 ans, venue en consultation pour le suivi de son défibrillateur sous-cutané de marque Boston, modèle Emblem.
Elle présente une asthénie et fatigue aggravée depuis deux mois, avec apparition, depuis quelques jours, de malaises sans perte de connaissance.