Echographie de l’auricule gauche dans la fibrillation auriculaire
L’analyse échographique de l’auricule gauche (AG) est particulièrement importante dans la fibrillation auriculaire (FA) en raison du risque thromboembolique associé à la présence d’un thrombus auriculaire gauche.
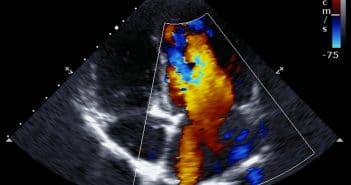
L’analyse repose principalement sur l’échographie transœsophagienne (ETO), et doit être systématique et minutieuse. Chez les patients en FA, son indication principale est la recherche de thrombus intra-auriculaire gauche avant cardioversion, traitement électrique des arythmies auriculaires, ou en cas de complication thromboembolique. L’ETO est également systématique pour éliminer un thrombus de l’AG, avant les procédures interventionnelles mitrales ou l’occlusion percutanée de l’AG.
L’analyse ETO 2D, et plus récemment 3D, doit comporter une analyse complète de la morphologie de l’auricule dans les différents plans, la recherche de contraste spontané ou de thrombus ainsi qu’une étude de la fonction de l’AG en Doppler pulsé et couleur. Les ETO 2D et 3D jouent également un rôle essentiel pour le guidage du traitement percutané de l’occlusion de l’AG.