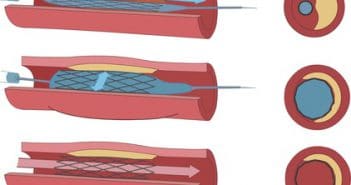
Dossier : Stents actifs, mise au point
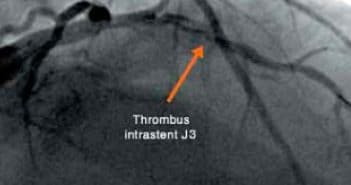
Ce dossier de Réalités Cardiologiques sur les stents actifs tombe à point. Nous ne ferons certainement pas marche arrière vers les stents nus, mais nous avons certes assisté ces deux dernières années à une forte polémique sur la remise en cause de l’innocuité au long cours des stents actifs. Un vent de panique a soufflé au sein de la communauté scientifique, ce qui a eu pour effet une stabilisation, voire une diminution du taux d’implantation des stents actifs (stabilité en Europe, forte décrue aux Etats-Unis où l’adoption avait été quasi totale et instantanée). La forte croissance du taux d’utilisation des stents actifs s’est en revanche poursuivie dans la zone Asie-Pacifique.