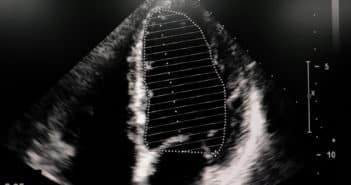
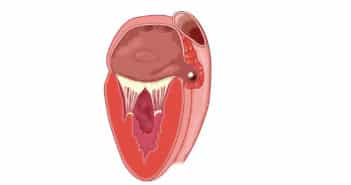
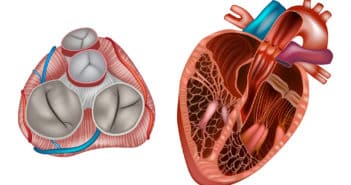
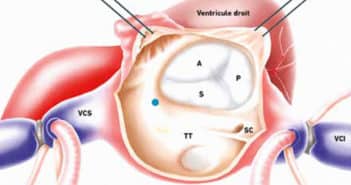
La régurgitation tricuspide (TR) est une manifestation très fréquente de la maladie cardiaque valvulaire. Elle peut être liée à une dysfonction primaire de la valve, ou secondaire à l’hypertension pulmonaire ou à une maladie de la valve mitrale.
Tandis que les indications pour la gestion chirurgicale de l’insuffisance tricuspide sévère sont maintenant généralement acceptées (classe I), la controverse persiste concernant la prise en charge interventionnelle relative à l’insuffisance tricuspide modérée. Actuellement, la tendance est de corriger l’insuffisance tricuspide au moment de la chirurgie mitrale et/ou chez les patients présentant une dilatation annulaire tricuspide significative (classe IIa).
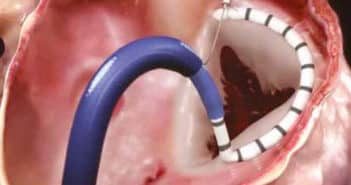
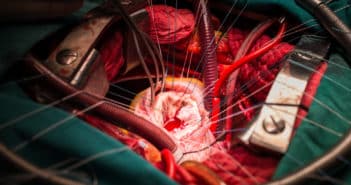
À ce jour, la chirurgie reste la meilleure approche pour le traitement interventionnel de l’insuffisance tricuspide. Le traitement tricuspide percutané (réparation et remplacement) en est toujours à ses débuts, mais il peut devenir une option fiable à l’avenir, particulièrement pour les patients à haut risque présentant une insuffisance tricuspide primaire isolée ou avec une insuffisance tricuspide secondaire.