Bactériémies à Staphylococcus aureus et risque d’endocardite infectieuse
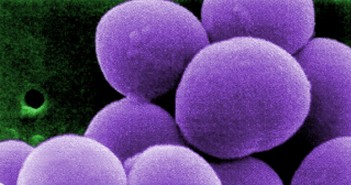
Staphylococcus aureus est la deuxième cause de bactériémie dans les pays développés. La mortalité des bactériémies à S. aureus (BSA) est de 20 à 25 %. Elles sont associées à une endocardite infectieuse (EI) dans 10 à 15 % des cas, et S. aureus est devenu le premier micro-organisme responsable d’EI en France.
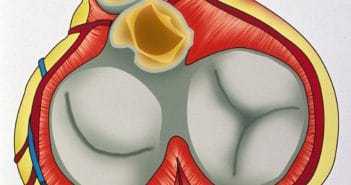
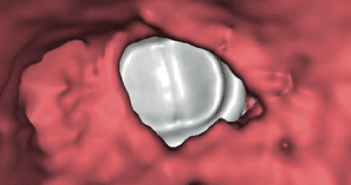
Hormis les facteurs de risque bien connus comme l’existence d’une valvulopathie ou l’usage de drogue par injection, il est difficile de prédire l’existence d’une EI en cas de BSA. Il convient donc de réaliser précocement une échocardiographie chez tout sujet atteint de BSA.
Le traitement des BSA fait appel au traitement de la porte d’entrée, notamment l’ablation urgente d’un cathéter infecté, et à une antibiothérapie spécifique. La réalisation d’hémocultures de suivi est indispensable.
Les BSA sont liées aux soins dans plus de deux tiers des cas. La responsabilité particulière des médecins en charge des soins quotidiens au patient consiste à limiter les indications de perfusion intraveineuse et à surveiller très régulièrement les points de perfusion.