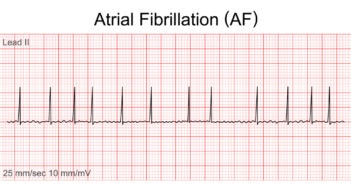
Rapport bénéfice-risque en faveur de l’occlusion de l’auricule gauche par rapport aux anticoagulants oraux directs dans la fibrillation atriale à haut risque embolique et hémorragique
Chez des patients ayant une fibrillation atriale à haut risque embolique, l’occlusion de l’auricule gauche (OAG) par voie percutanée par le dispositif Amplatz Amulet est associée à un meilleur pronostic que l’utilisation d’un traitement par anticoagulant oral direct (AOD), et ce essentiellement du fait d’une diminution du risque hémorragique.