Les infarctus du myocarde sans obstruction coronarienne significative ou MINOCA (myocardial infarction with non-obstructive coronary arteries) regroupent des groupes hétérogènes de patients présentant un tableau de souffrance myocardique d’origine ischémique, sans lésion significative supérieure à 50 % retrouvée à l’angiographie. Ils incluent des causes cardiaques, coronaires ou non coronaires, et extracardiaques.
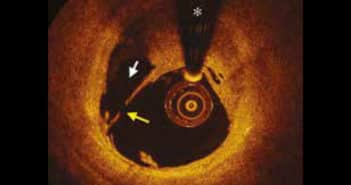
La réalisation d’un bilan étiologique exhaustif, comprenant en particulier l’IRM myocardique et l’imagerie endocoronaire, est nécessaire pour confirmer le diagnostic, éliminer les diagnostics différentiels et préciser le mécanisme responsable de la souffrance myocardique, ce qui permettra de guider la prise en charge thérapeutique ultérieure.
Les principales étiologies de MINOCA sont la rupture ou l’érosion de plaque athéromateuse non obstructive, les causes thromboemboliques, le vasospasme, les dissections coronaires spontanées et la dysfonction microvasculaire.
Le traitement des MINOCA est à adapter en fonction de l’étiologie retrouvée ou suspectée. En l’absence de cause identifiée, la prescription d’un traitement ciblant les principales causes est proposée, associant antiagrégants plaquettaires, statines, IEC/ARA2 et inhibiteurs calciques.