Quel est le traitement d’une thrombophlébite superficielle ?
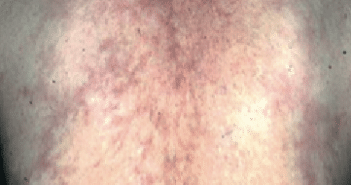
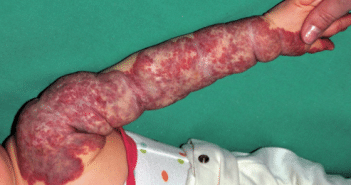
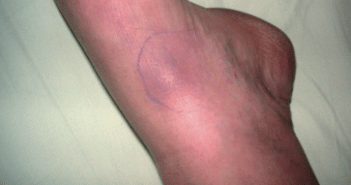
La thrombophlébite superficielle (TPS) est une affection fréquente caractérisée par la présence d’un nodule (fig. 1) ou un cordon linéaire (fig. 2A et 2B) sous-cutané, palpable, chaud et douloureux. Les lésions siègent sur le trajet d’une veine saine ou d’un cordon variqueux le plus souvent aux membres inférieurs. L’évolution se fait généralement vers une résolution spontanée [1]. Une hyperpigmentation post-inflammatoire séquellaire le long du trajet du segment veineux atteint pourrait persister pendant plusieurs semaines ou mois.