Évolution et révolutions des prothèses électriques cardiaques
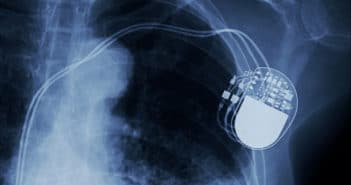
Les prothèses électriques cardiaques (stimulateurs et défibrillateurs) implantées en 2025 sont très différentes des appareils utilisés il y a dix à vingt ans. Ce domaine a connu de nombreuses évolutions et même des révolutions technologiques et scientifiques.
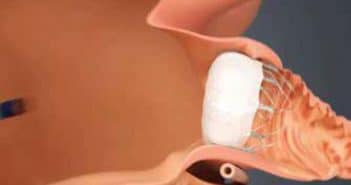
Les avancées ont permis de fixer des objectifs d’amélioration. Notamment la diminution du risque infectieux, le maintien de l’intégrité de la valve tricuspide (encore méconnue il y a peu), une stimulation plus “physiologique” et une meilleure réponse à la resynchronisation dans l’insuffisance cardiaque. D’autres points importants comme la possibilité de réaliser une IRM chez un patient implanté, la protection contre les interférences et les piratages informatiques sont déjà connus.
Enfin, la prise en charge des patients implantés est améliorée par la télésurveillance, remboursée en soin courant en France depuis mars 2024. L’intégration d’outils d’intelligence artificielle (IA) entraînés sur la grande masse de données issues des télésuivis devrait permettre une prise en charge plus
précoce, voire prédictive, et individualisée.