Devant un ptosis acquis de l’adulte, quand évoquer une myasthénie ?
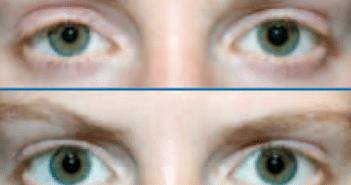
Le ptosis acquis est un motif de consultation fréquent en ophtalmologie. La myasthénie en est une cause rare, mais pouvant être facilement mise en évidence si elle est évoquée. Il faut donc, devant tout ptosis acquis, rechercher à l’interrogatoire et par différentes manœuvres cliniques simples des éléments en faveur de ce diagnostic.
En cas de suspicion de myasthénie, il faudra dans un premier temps éliminer les signes de gravité (troubles de la déglutition, troubles de l’élocution, dyspnée), puis réaliser des examens complémentaires qui confirmeront le diagnostic.
Le rôle de l’ophtalmologiste est crucial dans le diagnostic et le suivi de cette pathologie puisque 90 % des patients ayant une myasthénie auront des signes ophtalmologiques au cours de leur maladie. Il faudra prendre garde à ne pas prescrire certains collyres qui seront susceptibles d’aggraver la maladie.