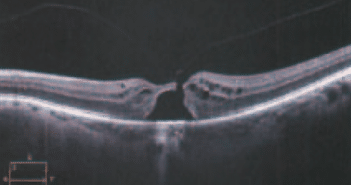
Le diagnostic de trou maculaire, de faux trou ou de trou lamellaire repose essentiellement sur l’OCT. La chirurgie des trous maculaires pleine épaisseur donne de meilleurs résultats lorsqu’elle est effectuée précocement, au stade 2. Aux stades 3 et 4, le taux de fermetures des trous et le pronostic fonctionnel diminuent avec l’ancienneté du trou et son diamètre.
Les faux trous maculaires sont dus à une verticalisation des berges fovéolaires sous la traction d’une membrane épirétinienne. L’indication opératoire dépend, comme pour toute membrane épimaculaire, de la gêne fonctionnelle exprimée par le patient, essentiellement l’acuité visuelle et les métamorphopsies.
Les trous lamellaires se distinguent par la présence d’une perte de substance intrarétinienne avec persistance d’un mur externe. On distingue les trous lamellaires avec traction concentrique et souffrance intrarétinienne et les trous lamellaires sans traction. Les premiers sont évolutifs et peuvent être stabilisés, voire améliorés par la chirurgie, les seconds sont peu évolutifs et l’abstention chirurgicale est souvent de mise.